Schulterluxation
Klassifikation von Schulterluxationen
Schulterluxationen werden nach Richtung, Ursache und Stabilität klassifiziert:
- Nach Richtung:
- Vordere Luxation (anterior): Der Humeruskopf verschiebt sich nach vorne aus der Gelenkpfanne. Häufigste Form der Luxation.
- Hintere Luxation (posterior): Der Humeruskopf wird nach hinten gedrückt, oft durch Krampfanfälle oder starke Krafteinwirkung.
- Inferiore Luxation (luxatio erecta): Seltene Form, bei der der Humeruskopf nach unten gleitet.
- Nach Ursache:
- Traumatische Luxation: Durch direkte Krafteinwirkung oder Sturz auf den ausgestreckten Arm.
- Atraumatische Luxation: Aufgrund von angeborener oder erworbener Instabilität, beispielsweise bei Überbeweglichkeit.
- Nach Stabilität:
- Erstluxation: Erstmals aufgetretene Luxation, oft durch Trauma.
- Rezidivierende Luxation: Wiederholtes Ausrenken des Schultergelenks, meist durch chronische Instabilität.
Ursachen von Schulterluxation
Die Ursachen einer Schulterluxation können in traumatische und atraumatische Faktoren unterteilt werden:
- Traumatische Ursachen:
- Stürze auf den ausgestreckten Arm, beispielsweise bei Sportarten wie Handball, Rugby oder Skifahren.
- Direkte Krafteinwirkung auf die Schulter, etwa durch Verkehrsunfälle.
- Atraumatische Ursachen:
- Angeborene oder erworbene Gelenkinstabilität, oft durch Überbeweglichkeit (Hypermobilität).
- Wiederholte Belastungen bei Überkopfsportarten wie Volleyball oder Tennis.
- Begleitende Faktoren:
- Schwäche der Rotatorenmanschette oder des Labrum glenoidale (Knorpellippe der Gelenkpfanne).
- Vorangegangene Schulterverletzungen, die das Gelenk instabil machen.
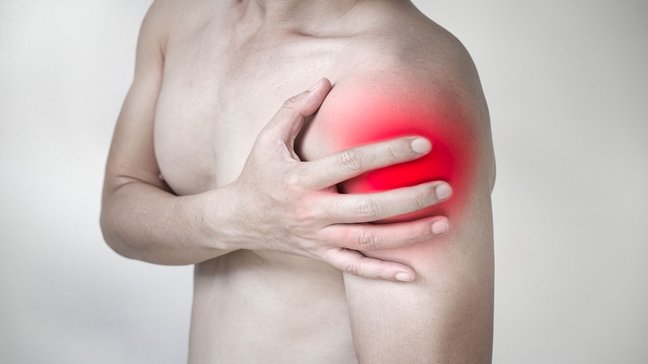
Symptome von Schulterluxation
Die Symptome einer Schulterluxation sind häufig eindeutig und umfassen:
- Starke Schmerzen: Akute Schmerzen im Bereich der Schulter, insbesondere direkt nach der Luxation.
- Bewegungseinschränkungen: Der Arm lässt sich kaum oder gar nicht mehr bewegen.
- Deformität: Sichtbare Verlagerung des Oberarmkopfes und eine „leere“ Schulterpfanne.
- Schwellung und Blutergüsse: Lokale Entzündungsreaktionen durch Gewebeverletzungen.
- Taubheitsgefühl oder Kribbeln: Neurologische Symptome durch Kompression von Nerven, wie dem N. axillaris.
- Kraftverlust: Einschränkungen der Muskelkraft, insbesondere bei Armbewegungen.
Diagnose von Schulterluxation
Die Diagnose erfolgt durch Anamnese, klinische Untersuchung und bildgebende Verfahren:
- Anamnese:
- Erhebung der Unfallmechanik, Dauer der Beschwerden und vorherige Luxationen.
- Körperliche Untersuchung:
- Sicht- und Tastbefund zur Beurteilung der Gelenkposition.
- Tests auf neurologische Ausfälle oder Durchblutungsstörungen, beispielsweise des N. axillaris.
- Bildgebung:
- Röntgen: Bestätigung der Luxation und Ausschluss von Begleitfrakturen.
- MRT: Zur Beurteilung von Weichteilschäden, wie Rotatorenmanschettenverletzungen oder Labrumrissen.
- CT: Detaillierte Darstellung knöcherner Verletzungen oder Defekte.
Behandlungsmöglichkeiten von Schulterluxation
Akutbehandlung
- Reposition: Das Schultergelenk wird durch gezielte Manöver, wie die Hippokrates- oder Kocher-Methode, wieder eingerenkt. Dies sollte stets durch einen Arzt erfolgen.
- Schmerztherapie: Gabe von Schmerzmitteln und Muskelrelaxantien während der Reposition.
Konservative Therapie
Nach der Reposition erfolgt in vielen Fällen eine konservative Nachbehandlung:
- Ruhigstellung: Immobilisation der Schulter mit einer Schlinge oder Bandage für 1–3 Wochen.
- Physiotherapie:
- Gezielte Übungen zur Wiederherstellung der Beweglichkeit und Stabilität.
- Stärkung der Rotatorenmanschette und der stabilisierenden Muskulatur.
- Schmerztherapie:
- NSAR: Zur Linderung von Schmerzen und Entzündungen.
Operative Therapie
Bei rezidivierenden Luxationen oder schweren Begleitverletzungen ist eine Operation erforderlich:
- Labrumrefixation: Wiederbefestigung des abgerissenen Labrum glenoidale (Bankart-Läsion).
- Rotatorenmanschettenrekonstruktion: Behandlung von Sehnenschäden.
- Knöcherne Stabilisierung: Versorgung von Frakturen oder knöchernen Defekten (Latarjet-Operation).
- Arthroskopische Verfahren: Minimalinvasive Eingriffe zur schnellen Rehabilitation.
Präventionsmaßnahmen von Schulterluxation
Zur Vorbeugung von Schulterluxationen und zur Verbesserung der Gelenkstabilität sind folgende Maßnahmen empfehlenswert:
- Kräftigung der Schultermuskulatur: Regelmäßiges Training der Rotatorenmanschette und der stabilisierenden Muskulatur.
- Ergonomische Bewegungen: Vermeidung riskanter Bewegungen oder Überkopfbelastungen.
- Schutzmaßnahmen: Verwendung von Schulterbandagen bei Sportarten mit hohem Verletzungsrisiko.
- Rehabilitation nach Verletzungen: Konsequente Physiotherapie zur Stabilisierung des Gelenks nach einer Luxation.
- Früherkennung: Regelmäßige ärztliche Untersuchungen bei Instabilitätsbeschwerden.