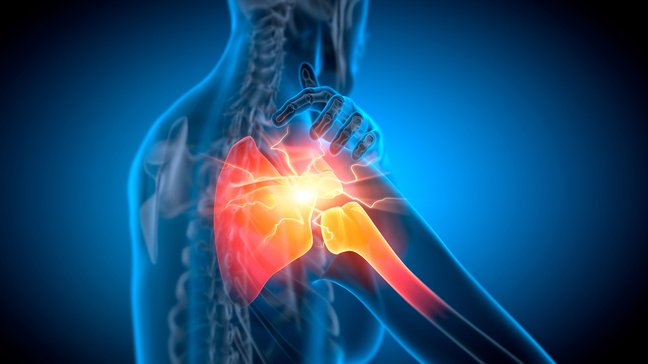
Frozen Shoulder
Klassifikation von Frozen Shoulder
Die Frozen Shoulder wird in zwei Haupttypen unterteilt:
- Primäre (idiopathische) Frozen Shoulder:
- Die Ursache ist unbekannt. Diese Form entwickelt sich ohne erkennbare Auslöser und tritt häufig spontan auf.
- Sekundäre Frozen Shoulder:
- Diese Form entsteht infolge einer anderen Erkrankung oder eines Traumas. Zu den häufigen Auslösern gehören Verletzungen, Schulteroperationen oder systemische Erkrankungen wie Diabetes mellitus oder Schilddrüsenerkrankungen.
Ursachen von Frozen Shoulder
Die genaue Ursache der primären Frozen Shoulder ist unklar, jedoch gibt es bei der sekundären Form spezifische Faktoren, die ihre Entwicklung fördern können:
- Verletzungen oder Operationen:
- Schulterverletzungen, wie Rotatorenmanschettenrupturen, oder Operationen können zu Entzündungen und nachfolgender Steifheit im Schultergelenk führen.
- Systemische Erkrankungen:
- Krankheiten wie Diabetes mellitus, rheumatoide Arthritis oder Schilddrüsenerkrankungen erhöhen das Risiko.
- Immobilisation:
- Längere Ruhigstellung der Schulter, beispielsweise nach einer Fraktur, begünstigt die Entstehung der Erkrankung.
- Entzündliche Prozesse:
- Eine chronische Entzündung der Gelenkkapsel führt zur Bildung von Narbengewebe und Verklebungen, die die Beweglichkeit einschränken.
Symptome von Frozen Shoulder
Die Symptome der Frozen Shoulder entwickeln sich typischerweise in drei Phasen:
Einsteifungsphase (Freezing-Phase):
- Dauer: 2 bis 9 Monate
- Intensive Schmerzen, die sich nachts und bei Bewegung verstärken. Die Beweglichkeit der Schulter beginnt sich einzuschränken.
Steife Phase (Frozen-Phase):
- Dauer: 4 bis 12 Monate
- Die Schmerzen nehmen ab, jedoch bleibt die Beweglichkeit stark eingeschränkt. Alltägliche Aktivitäten wie Anziehen oder Heben der Arme werden schwierig.
Auftauphase (Thawing-Phase):
- Dauer: 6 Monate bis 2 Jahre
- Die Beweglichkeit verbessert sich allmählich, die Schmerzen lassen weiter nach.
Zusätzlich können Symptome wie Muskelschwäche und ein Gefühl von Steifheit auftreten, die sich auf die Lebensqualität auswirken.
Diagnose von Frozen Shoulder
Die Diagnose der Frozen Shoulder basiert auf der Anamnese, klinischen Untersuchung und gegebenenfalls bildgebenden Verfahren:
- Anamnese:
- Der Arzt erfragt den Beginn der Beschwerden, den Schmerzverlauf und mögliche Auslöser wie Verletzungen oder systemische Erkrankungen.
- Körperliche Untersuchung:
- Überprüfung des Bewegungsumfangs der Schulter, sowohl aktiv als auch passiv. Einschränkungen in der Außenrotation sind charakteristisch für die Frozen Shoulder.
- Bildgebende Verfahren:
- Röntgen: Ausschluss anderer Ursachen wie Arthrose oder Frakturen.
- MRT: Darstellung entzündlicher Prozesse oder Narbenbildung in der Gelenkkapsel.
Behandlungsmöglichkeiten von Frozen Shoulder
Konservative Therapie
Die meisten Fälle von Frozen Shoulder können ohne Operation behandelt werden:
- Physiotherapie:
- Gezielte Übungen zur Verbesserung der Beweglichkeit und Stärkung der Schultermuskulatur.
- Manuelle Therapie zur Lösung von Verklebungen in der Gelenkkapsel.
- Schmerztherapie:
- Einsatz von nichtsteroidalen Antirheumatika (NSAR) wie Ibuprofen zur Linderung von Schmerzen und Entzündungen.
- Kortisoninjektionen direkt ins Gelenk zur kurzfristigen Schmerzlinderung.
- Kältetherapie:
- Reduziert Entzündungen und lindert Schmerzen in der Freezing-Phase.
Operative Therapie
In seltenen Fällen, wenn konservative Maßnahmen nicht wirksam sind, kann eine Operation notwendig sein:
- Arthroskopische Kapsellösung:
- Minimalinvasive Entfernung von Narbengewebe und Lösung der verklebten Gelenkkapsel.
- Manipulation unter Narkose:
- Während einer Vollnarkose wird das Gelenk vorsichtig mobilisiert, um die Verklebungen zu lösen.
Präventionsmaßnahmen von Frozen Shoulder
Zur Vorbeugung von Frozen Shoulder empfehlen sich folgende Maßnahmen:
- Frühzeitige Mobilisation:
- Nach Verletzungen oder Operationen sollte die Schulter so schnell wie möglich mobilisiert werden, um einer Einsteifung vorzubeugen.
- Regelmäßige Bewegung:
- Förderung der Gelenkbeweglichkeit durch gezielte Dehnübungen und leichte körperliche Aktivität.
- Behandlung von Grunderkrankungen:
- Kontrolle von Diabetes und anderen systemischen Erkrankungen zur Reduktion des Risikos.
- Physiotherapie nach Verletzungen:
- Unterstützung durch professionelle Betreuung zur Wiederherstellung der Schulterfunktion.